27 Aug. Augenerkrankungen
Diabetische Retinopathie:
Die diabetische Retinopathie ist bei Diabetikern die häufigste Erblindungsursache zwischen 20-65 Lebensjahr. Wenn sie nicht behandelt wird ist das Erblindungsrisiko um 25-mal höher als bei Patienten ohne Diabetes mellitus. Hauptursache der Netzhautverschlechterung ist die Diabetes-bedingte zunehmende Schädigung kleiner Blutgefäße. Durch die Verschlechterungen kommen im Frühstadium der Erkrankung in der Netzhaut verschiedene Deformationen wie Mikroaneurysmen (kleine Gefäßblasen), Blutungen, Ödeme (Ansammlung von Wasser) und Exsudate (Ablagerungen aufgrund von intravenösem Auslauf) zustande, so dass bei fortgeschrittenen Stadien der Erkrankung kein Sauerstoff in die Nervenschicht gelangen kann (Ischämie) und sich neue intraokulare Gefäße und Membranen bilden.
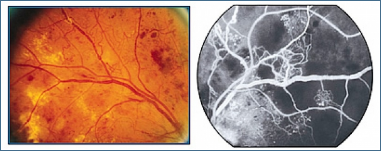
Im Endstadium der Erkrankung treten noch ernsthaftere Folgen, wie intraokulare Blutungen der neu entstandenen Gefäße oder Ablösung der Netzhautschicht von der Augenwand (Netzhautablösung) auf, wodurch sich eine Erblindung entwickelt. Deshalb spielt bei diesen Patienten die frühe Diagnose sowie angemessene Behandlung und Nachsorge eine große Rolle. Durch die moderne Technologie von heute kann die Erblindungsrate dieser Patienten um mehr als 5% gesenkt werden.
Diabetikern wird nach der ersten Diagnose empfohlen, einen Augenarzt aufzusuchen und sich untersuchen zu lassen. Anschließend sollten regelmäßige Kontrollen in den empfohlenen Intervallen eingehalten werden diese nicht mehr als ein Jahr unterbrochen werden. Bei diesen Untersuchungen kann der Augenarzt ggbfs. eine Augenangiographie vornehmen. Nach der Verabreichung eines Arzneimittels über die Armvene dauert dieser Vorgang einige Minuten. Mit dieser Methode werden die Stelle der Leckage in der Netzhautschicht, die Ischämie und das Vorhandensein neuer Gefäße genauer untersucht. In unserer Klinik kann auch ohne den Einsatz von Medikamenten die Virtuelle Angiographie-OCT durchgeführt werden. In dieser Patientengruppe wird auch oftmals die optische Kohärenztomographie (OCT) als bevorzugte Untersuchungsmethode verwendet. Durch diese Methode kann die Netzhautschicht mit einer Auflösung von 5-10 µm in Sekunden untersucht werden.
Hauptziel der diabetischen Retinopathie ist die Stabilisierung des vorhandenen Sehvermögens. Die häufigste Behandlungsmethode ist der Laser. Die Laserbehandlung ist ein schmerzfreier Eingriff. Ziel ist die Reduzierung des Ödems in der Netzhaut und Rückzug der neu gebildeten Gefäße aus dem blutanfälligen Auge. Wir behandeln diese Erkrankung mit dem hochtechnologischen Mikropulslaser („Kaltlaser“), so dass die intakten Nervenzellen nicht beschädigt werden. Dieser Laser kann wiederholt verwendet werden, da er die Zellen nicht beschädigt. In Fällen wo die Laserbehandlung alleine nicht ausreicht, kann auch Medikament in das Auge eingespritzt werden. Bei bereits fortgeschrittenen Stadien kann ein chirurgischer Eingriff erforderlich sein. Durch die Glaskörperoperation, bei der sehr fortgeschrittene Technologien und erfahrene Chirurgen im Einsatz sind, werden intraokulare Blutungen und Membranen entfernt und die abgelöste Netzhautschicht wieder eingebaut. Je nach der postoperativen Situation kann in das Auge Gas oder Silikon gefüllt werden.
Zu diesem Thema können Sie sich auch die unten angegebenen Videos ansehen:
Netzhautriss und Netzhautablösung :
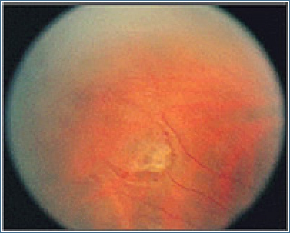
Die Netzhaut ist eine Nervenschicht, die das Sehvermögen des Auges ermöglicht und ist normalerweise an der Innenwand des Auges befestigt. Der Glaskörper, eine gelartige Masse, die im hinteren Hohlraum des Auges gefüllt ist, haftet an der Netzhaut. Aufgrund des Alterungsprozesses oder bestimmter Krankheiten, wird die Netzhaut verletzt, wodurch sie sich langsam vom Glaskörper löst. Beim Ablösen kann der Patient „Lichtblitze“ wahrnehmen. Beim Ablösungsprozess können Risse an der Netzhaut entstehen. In diesem Stadium kann der Patient ‚Rußverschüttung‘ oder ‚dunkle Stellen‘ wahrnehmen. Aus diesem Netzhautriss dringt die intraokulare Flüssigkeit hinaus und löst die Netzhaut langsam von der Innenwand des Auges. Dies wird als Netzhautablösung mit Netzhautriss bezeichnet. Bei Kurzsichtigen, bei Menschen, in deren Familiengeschichte Netzhautablösung vorkommt, bei Patienten mit vorheriger Katarakt-OP und bei Patienten, die am anderen Auge unter Netzhautablösung gelitten haben, ist das Risiko höher. Weniger häufige Netzhautablösungen können durch Intraokularmembranen verursacht werden, die die Netzhaut ins Auge ziehen (Traktion) oder durch Ansammlung von Flüssigkeit unter der Netzhaut (Serum) verursachen.
Die Entwicklung der Netzhautablösung kann zur teilweisen oder vollständigen Erblindung führen. Wenn im Vorstadium der Netzhautablösung feine Risse oder verletzte Stellen, die zu Netzhautrissen führen können, festgestellt werden, wird in diesem Bereich Laser oder Kältetherapie (Kryotherapie) angewendet. Ziel ist hier die Vorbeugung einer Netzhautablösung durch festere Haftung der Netzhautschicht um den Riss an die Augenwand.
Im Falle einer Netzhautablösung muss in möglichst kürzester Zeit eine chirurgische Behandlung erfolgen. Eine verspätete OP verringert die Erfolgschance. Je nach Situation des Auges kann bei der OP an die Außenwand des Auges Silikonbänder geklebt werden, Gas in das Auge injiziert werden (Pneumatische Retinopexie) oder die Methode der Vitrektomie (Glaskörper-OP) angewendet werden. Nach der Glaskörperoperation kann das Auge mit Gas oder Silikontamponaden gefüllt werden. Nach der Operation kann die Verbesserung des Sehvermögens lange dauern oder keine vollständige Verbesserung erzielt werden. Dank moderner Chirurgie-Techniken liegt die Erfolgsrate bei Netzhautablösungsbehandlungen über 90 %. Bei Patienten, bei denen die Netzhautablösung nicht komplett behandelt werden konnte, kann ein wiederholter Eingriff gemacht werden.
Zu diesem Thema können Sie sich auch die unten angegebenen Videos ansehen:
Altersbedingte Makuladegeneration (Gelber Fleck) :
Makula („gelber Fleck“) nennt man Die Stelle des schärfsten Sehens auf der Netzhaut. Bei Betroffenen kommt es dort zu unterschiedlichen Veränderungen. Dies gehört zu den häufigsten Ursachen der Sehbehinderung bei älteren Menschen (über 60 Jahre) und wird im Volksmund „gelber Fleck“ genannt. Die altersbedingte Makula-Degeneration (AMD) zeichnet sich dadurch aus, dass an dieser Stelle des Auges die Zellen beschädigt werden. Bei den meisten der Patienten liegt eine trockene Makuladegeneration vor. Die damit verbundene Sehstörung entwickelt sich langsam. 10 % der Patienten haben eine feuchte Makuladegeneration. Sie geht mit einem schneller fortschreitenden Sehverlust einher. Für die Behandlung der feuchten AMD werden intraokular anti-VEGF Medikamente gespritzt.
Zu diesem Thema können Sie sich auch die unten angegebenen Videos ansehen:
Retinopathie bei Frühgeborenen
Es ist gekennzeichnet durch anormale Gefäßbildung in der Netzhautschicht und Entwicklung von Fibrose bei Säuglingen, die vorzeitig vor der Entwicklung von Gefäßen im Auge geboren wurden. Da keine Symptome vorliegen, sollten Säuglinge, die vor 32 Wochen geboren wurden und weniger als 1500 Gramm wiegen, von einem erfahrenen Augenarzt untersucht werden. Für die Behandlung kann Beobachtung, Laser, Kryotherapie oder Operation durchgeführt werden.
Zu diesem Thema können Sie sich auch die unten angegebenen Videos ansehen:
- Ein Video zur frühen Retinopathie im Fernsehen – Nr. 1
- Ein Video zur frühen Retinopathie im Fernsehen – Nr. 2
Katarakt :
Der Graue Star (Katarakt) ist eine Trübung (Verlust der Transparenz) der Augenlinse. Dies beginnt mit der Geburt und kann im jeden Alter auftreten, aber der häufigste Grund ist das Altern der Augenlinse. Die einzige Behandlung von Katarakt, dessen wichtigstes Symptom Verschlechterung des Sehvermögens ist, ist die Chirurgie. Wir verwenden die im Volksmund als „messerfreie“ Kataraktoperation genannte Femto-Laser-Kataraktoperation. Bei dieser Methode wird die modernste Technologie angewandt, das Auge nur mit Augentropfen betäubt und über einen etwa 2 mm großen Einschnitt in das Auge durchgedrungen. Die dichte Linse wird durch vibrierende Schallwellen gereinigt und eine künstliche Linse in das Auge eingeführt.
Zu diesem Thema können Sie sich auch die unten angegebenen Videos ansehen:
Glaukom :
Glaukom ist eine Augenerkrankung, die meist mit einem erhöhten Augeninnendruck einhergeht und die häufigste Ursache von Erblindung ist. Bei Glaukom wird die Nervenschicht des Sehens unheilbar beschädigt. Obwohl die Erkrankung mit dem Augeninnendruck in Verbindung steht, kann es bei einigen Glaukom-Patienten vorkommen, dass der Augeninnendruck im Normalbereich liegt. Deshalb ist für die Bestimmung oder den Ausschluss einer Diagnose die alleinige Bewertung des Augeninnendrucks nicht ausreichend. Bei den meisten Patienten entwickelt sich die Krankheit schleichend ohne erkennbare Beschwerden wie Schmerzen oder Rötungen und verringert mit der Zeit das Sehvermögen. Unter Berücksichtigung dieser Tatsache ist eine frühe Diagnose sehr wichtig. Bei der Diagnose sowie bei der Nachsorge von diagnostizierten Patienten werden Computergestützte Gesichtsfeldtests, Analysen des Sehnervenkopfes und der Sehnervenfasern eingesetzt. In der Behandlung werden zur Senkung des Augeninnendrucks Tropfen, Laser oder chirurgische Methoden verwendet.
Zu diesem Thema können Sie sich auch die unten angegebenen Videos ansehen:
- Stadt und Gesundheit Programm (03.03.2011) Teil : 1/4
- Stadt und Gesundheit Programm (03.03.2011) Teil : 2/4
- Stadt und Gesundheit Programm (03.03.2011) Teil : 3/4
- Stadt und Gesundheit Programm (03.03.2011) Teil : 4/4
Neuro-Ophthalmologie:
Die Neuro-Ophthalmologie beschäftigt sich mit Sehstörungen, die aufgrund Augennerv- oder Gehirnproblemen entstanden sind und mit Bewegungsstörungen im Augapfel und den Augenlidern. Sie ermittelt die Ursachen dieser Störungen und bestimmt die Untersuchungs- und Behandlungsmethoden. In diesem Fall wird der Patient in der Regel vom Neurologen und dem Augenarzt gemeinsam untersucht. Zunächst ist eine eingehende Augenuntersuchung erforderlich: Wenn Seh- oder Bewegungsstörungen vorliegen, die nicht durch die Augenprobleme selbst erklärt werden können, wird das Gehirn durch neurologische Untersuchung und Tomographie oder Magnetresonanztomographie untersucht.
Vorübergehender Sehverlust, plötzlicher Sehverlust, schwaches Sehen, Doppelsehen, übermäßiges Öffnen oder Herunterfallen des Augenlids, Ungleichheiten in den Pupillen, Augenlidern und Kontraktionen des Gesichts können Symptome von sehr schwerwiegenden neurologischen Störungen sein.
Zu diesem Thema können Sie sich auch die unten angegebenen Videos ansehen:
- Stadt und Gesundheit Programm (28.04.2011) Teil : 1/4
- Stadt und Gesundheit Programm (28.04.2011) Teil : 2/4
- Stadt und Gesundheit Programm (28.04.2011) Teil : 3/4
- Stadt und Gesundheit Programm (28.04.2011) Teil : 4/4
Augenlidstörungen:
Plastische Chirurgie am Auge ist ein Zweig der Augenwissenschaft, der sich mit Augenlidern, Tränenwegen und Orbitalerkrankungen befasst. In Fällen wie Augenlid nach innen (Entropium), Extroversion (Ektropium), Augenliderschlaffung (Ptosis), Wimpern nach innen, angeborene oder nachfolgende Öffnung der Tränenwege, Augentumoroperation und Augenlidspasmus werden Botox-Anwendungen gemacht.
Unter Blepharoplastik versteht man Chirurgische Eingriffe zur Korrektur des Absackens der Augenlider, die normalerweise durch erbliche Faktoren und Alterung verursacht werden.
Ptosis kann durch Erschlaffung des oberen Augenlieds, durch eine angeborene, nach einem Aufprall oder Augenoperation aufgetretene oder altersbedingte Muskelschwäche zustande kommen. Man spricht von Augenliederschlaffung (Ptosis) wenn das obere Augenlied niedriger als normal liegt. Bei angeborenen verwendet man zur Straffung des Augenlieds die Stirnmuskel. Bei hohem Alter arbeitet man dafür, den Muskel des Augenlieds zu kürzen und zu verstärken, um auf diese Weise das Augenlied wieder zu straffen.
Wimpern, die nach innen gerichtet sind, können am Auge zu verschiedenen Beschwerden wie Kratzen, Tränen, Stechen oder Schmerzen führen und in fortgeschrittenen Fällen sogar Hornhautnarben und Erblindung verursachen. Auch in diesen Fällen muss chirurgisch eingegriffen werden und Augenlieder und Wimpern wieder herausgedreht werden.
Wenn eine Gesichtslähmung entsteht oder wenn sich das untere Augenlid nach Außen richtet (Entropium), wird das Auge äußeren Faktoren ausgesetzt, wodurch es zunächst zu Trockenheit und anschließend zu Entzündung kommt. Beschwerden wie Tränen, Stechen und Brennen können auftreten. Durch chirurgische Eingriffe muss die natürliche Augenlidposition wiederhergestellt werden.
Unwillkürliches Zusammendrücken der Augenlider (Blepharospasmus) :
Unwillkürliche Muskelkrämpfe der Ringmuskel um das Auge herum. Blepharospasmus tritt in der Regel ab dem 40. Lebensjahr auf. Für die Behandlung wird zunächst an bestimmten Stellen Botox injiziert und somit das krampfartige Zusammendrücken der Augenlider verhindert. Die Wirkungsdauer des Medikaments beträgt in der Regel 4-6 Monate. Die Behandlung muss in regelmäßigen Abständen wiederholt werden.
Was ist Uveitis?
Uveitis ist der Begriff für die entzündliche Erkrankung der Gefäßschicht des Auges. Auch nach der Behandlung kann sich die Erkrankung zeitweise wiederholen. Die im vorderen Teil des Auges auftretenden Entzündungen, Iridozyklitis genannt, können schnell und wirkungsvoll behandelt werden. Jedoch Entzündungen im hinteren Teil des Auges, hintere Uveitis genannt, können schwerwiegenden dauerhaften Sehverlust verursachen.
Bei vielen Fällen kann die Ursache der Uveitis-Krankheit nicht diagnostiziert werden. In einigen Fällen aber kann die Uveitis von rheumatischen oder infektiösen Erkrankungen begleitet sein. Unter diesen Begleiterkrankungen befinden sich Infektionskrankheiten wie Syphilis, Tuberkulose, Brucellose, Herpes und AIDS sowie systemische Erkrankungen, die wir als Autoimmunerkrankungen und Kollagengewebekrankheiten bezeichnen. Als Beispiel hierfür können wir die in der Türkei oft vorkommende Behcet-Krankheit, Sarkoidose, Spondylitis ankylosans und rheumatoide Arthritis nennen. Zur Aufdeckung der zugrundeliegenden Krankheit können sehr gründliche Untersuchungen erforderlich werden.
Uveitis ist in der Regel begleitet von Symptomen wie Rötungen im Auge, Unfähigkeit, auf das Licht zu schauen, verschwommenes oder vermindertes Sehen und Augenschmerzen. Falls die erkrankte Stelle zentral liegt, entwickelt sich mehr Sehverlust.
Welche Medikamente werden bei der Uveitis-Behandlung verabreicht?
Uveitis, die von einer isolierten, idiopathischer oder systemischen Erkrankung begleitet ist, wird nach eingehender Abklärung in das Behandlungsprogramm aufgenommen. Die Behandlung der Krankheit in der Ätiologie ist sehr wichtig. Ein Patient der aufgrund einer Tuberkulose-Infektion unter Uveitis leidet, sollte neben der Uveitis-Behandlung auch einer Tuberkulosen-Infektionsbehandlung unterzogen werden.
Zur Behandlung von Uveitis werden in der Regel kortikosteroidhaltige Tropfen und Salben verwendet. Systemische Kortikosteroide können oral oder intravenös verabreicht werden und in einigen Fällen können sogar Kortikosteroid-Injektionen um das Auge injiziert werden. Kortikosteroide sind Medikamente mit schwerwiegenden Nebenwirkungen und sollten allmählich reduziert und dann erst komplett abgesetzt werden. Um Verwachsungen in der Pupille zu vermeiden und die Augenschmerzen zu lindern, werden Augentropfen verwendet, die die Pupille erweitern. Immunsuppressiva werden allein oder in Kombination mit Kortison angewendet. In der vorderen Uveitis werden neben Kortikosteroid-Tropfen auch pupillenerweiternde Tropfen zur Vorbeugung der Verwachsungen und Schmerzen um das Auge, verwendet. Regelmäßige Kontrollen sind bei der Behandlung der Krankheit von äußerster Bedeutung.


